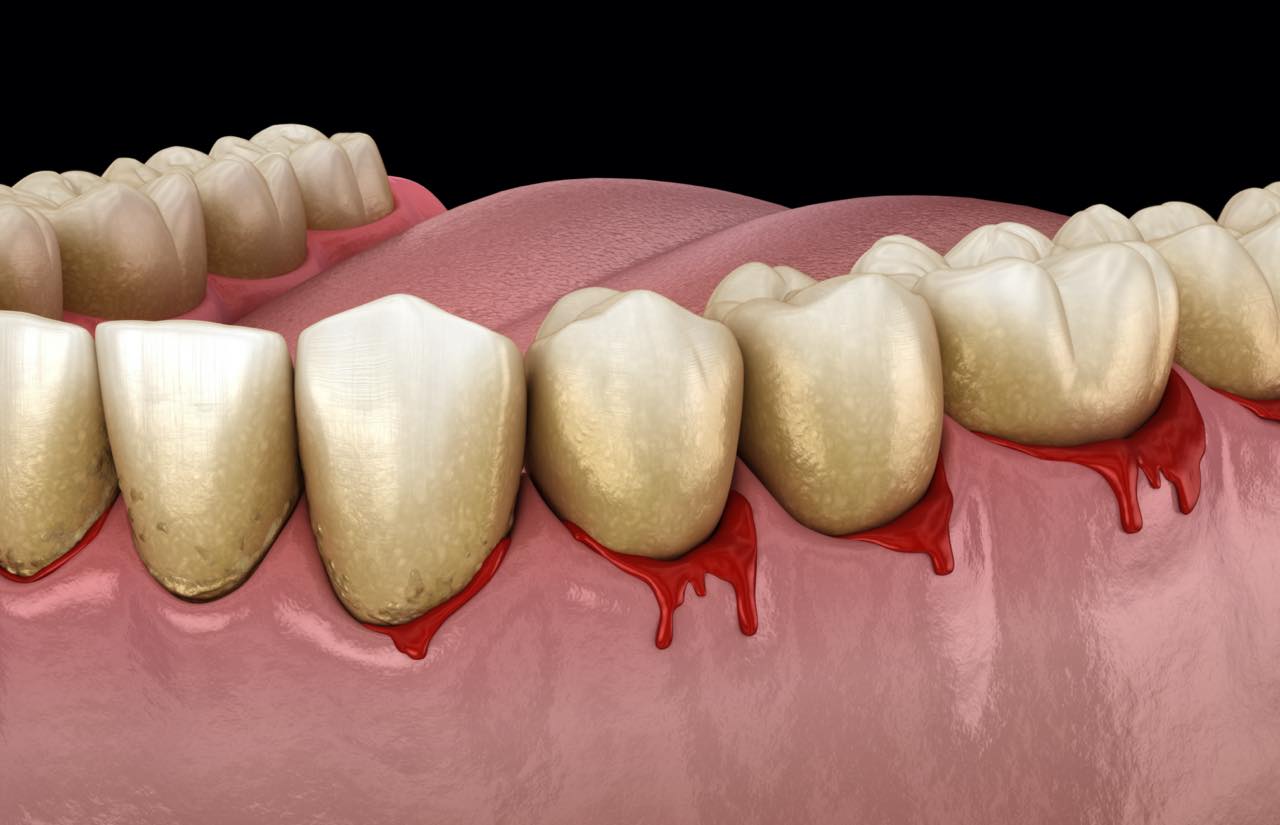
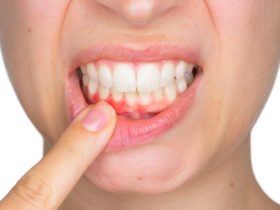
「最近、歯ぐきから血が出るようになった」「口臭が気になり始めた」といった症状はありませんか?それは、人類が最も多く罹患していると言われる「歯周病」のサインかもしれません。歯周病は放っておくと大切な歯を失う最大の原因となるだけでなく、全身の健康にも悪影響を及ぼす恐れがある恐ろしい疾患です。
また、歯周病は人類の疾患の歴史にかなり古い時代から登場しており、紀元前のエジプトや中国の書物に治療法が記載されています。20世紀に入り、歯科医学の発展により、歯周病が自然科学の一分野として解明されるまで、その治療法は対症療法が主体で、効果的な治療法は確立されていませんでした。現在では、歯周病の原因が明らかになったことで治療法も対症療法から体系立られ、原因療法に代わり、予防法も明らかになりました。
この記事では、歯周病が発生する根本的な原因から、進行段階ごとの症状、そして歯を残すための最新の治療法や予防法までを詳しく解説します。
この記事を読むことで、自分自身の歯ぐきの状態を客観的に把握できるようになり、歯を失わないための具体的なアクションを理解でき、下記のような疑問や悩みを解決します。
こんな疑問が解決
- 歯周病の正体である「バイオフィルム」や「レッドコンプレックス」とは何か?
- 喫煙や糖尿病が、なぜ歯周病を悪化させるのか?
- 歯肉炎と歯周炎の違い、そして歯が抜けてしまうまでのプロセスは?
- 歯科医院で行う「スケーリング」や「ルートプレーニング」にはどんな効果があるのか?
- 自宅でのセルフケアと歯科医院でのプロフェッショナルケア、どちらを優先すべきか?
目次
歯周病とは
歯周病とは、歯の支持組織である歯周組織を侵す疾病で、WHOが人類に最も広く広がっている疾患の一つとしているほど、非常に多くの人が罹患しています。実際、世界中のいずれの国にも、地域にも、歯周病は必ず存在しています。こうした背景もあり、歯の喪失原因の半分が歯周病という報告もあります。
歯の喪失を防ぐためにも、歯周病の病態や原因を理解し、それを基にした治療や予防を図ることが大変重要とされています。
歯周病の原因
歯周病学の学問体系が整備された20世紀以降、歯周病の原因は細菌にあることが明らかになっています。
バイオフィルム
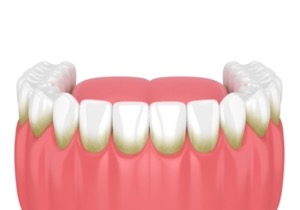
歯周病は細菌に起因する炎症性疾患です。広義には歯の沈着物全てを指すプラークは、狭義では口腔内細菌、あるいは細菌塊を意味しています。近年は、細菌塊ということからプラークではなく、バイオフィルムとよばれるようになりました。
歯の表面を覆っている無細菌性のペリクルに細菌集団が形成され、これが細菌の凝集塊として成長し、バイオフィルムを形成するようになります。
バイオフィルムの細菌叢は、歯肉縁上と歯肉縁下で異なりますが、いずれも歯周組織に炎症性反応を引き起こし、歯周組織を傷害し、歯周病を引き起こします。
レッドコンプレックス
歯周病の原因菌の中でも、特に歯周病に関連しているとされるのがフォルフィロモナス・ジンジバーリス(Porphyromonas.gingivalis)、タンネレラ・フォーサイセンシス(Tannerella.forsythia)、トレポネーマ・デンティコラ(Treponema.denticola)の3菌種です。
これらを総じて、レッドコンプレックス(red complex)とよんでいます。以前は、アクチノマイセス・アクチノミセテムコミタンス(Actinomyces.actinomycetemcomtans)も歯周病に高い関連性を示すと考えられていましたが、現在では関与度合いは低いと考えられています。
歯周病の増悪因子
歯周病は歯周病菌によって発症する疾患ですが、それを増悪させる因子があります。
局所的因子
プラークコントロールを困難にする局所的因子をプラークリテンションファクターといいます。
プラークリテンションファクターには、歯石、歯列不正、小帯の形態異常、不適切な修復物や補綴物などがあります。これらは、バイオフィルムの付着・増加を促進し、歯周病を悪化させます。
全身的因子
歯周病を悪化させる最大の全身的因子は喫煙です。
喫煙者は非喫煙者と比べて、歯周病の罹患率が2〜3倍に増大する上、歯周病治療の効果を低下させてしまいます。また、ストレスも歯周病に相関することが明らかになっており、ストレスからくる精神的な緊張状態が歯周病を増悪させます。
糖尿病になると、免疫系の機能障害や末梢血管の循環障害が引き起こされますが、これらは感染性疾患でもある歯周病を悪化させます。また、歯周病はインスリン抵抗性を高めるため、糖尿病を悪化させます。このことから歯周病と糖尿病は、相関する増悪因子といえます。
この他、性ホルモンも増悪因子であり、妊娠性歯肉炎や思春期性歯肉炎を引き起こします。
歯周病の症状
歯周病になると、どのような症状がみられるのでしょうか。
歯肉炎
歯肉炎は歯肉にのみ炎症症状が発症した病態です。
歯肉炎を放置すると、炎症症状がその他の歯周組織に拡大し、歯周炎になると考えられています。
歯周炎
歯周炎は歯肉に生じた炎症が、その他の歯周組織に拡大した病態です。
歯周炎で最も多いのが辺縁性歯周炎です。慢性炎症が歯肉から歯周組織全体に波及したもので、年単位の時間をかけてゆっくりと進行します。
辺縁性歯周炎では、歯肉炎から歯周炎に進行した結果、歯と歯周組織の付着組織の破壊により、アタッチメントロスが生じ、歯周ポケットが形成されます。深くなった歯周ポケット内部で歯周病菌が増殖し、炎症を継続させ、さらに歯周炎が進行します。やがて歯槽骨が吸収され、歯の動揺や病的移動を認めるようになり、最終的には脱落してしまいます。
辺縁性歯周炎は成人に好発する歯周炎ですが、10〜20代の若年者に好発し、急速に歯周組織の破壊が進行する若年性歯周炎もあります。
歯肉退縮
歯肉退縮とは、辺縁歯肉の位置が根尖方向に移動し、歯根表面が露出した病態です。
咬合性外傷
咬合性外傷とは、過度な咬合力や側方圧などの異常な力により、歯周組織が傷害されることで歯槽骨の吸収や歯根膜の壊死により、歯の動揺をきたします。
健全な歯周組織に過度な力がかかって歯周組織が破壊される一次性外傷性咬合と、歯周病で弱っている歯周組織に生じる二次性咬合性外傷に大別されます。
歯周病の治療法
歯周病の治療の基本はプラークコントロールです。その他にスケーリングや抜歯などの処置も行われます。
プラークコントロール
プラークコントロールは、歯周病の主原因であるバイオフィルム(プラーク)をコントロール(制御)することで、歯周病治療の基礎となる重要な治療です。
プラークコントロールは、日々行うセルフコントロールと歯科医院で行うプロフェッショナルコントロールに大別されます。
セルフコントロールは、歯ブラシや歯間ブラシ、デンタルフロスなどの清掃用具を使う毎食後のブラッシングに加え、糖分の多い食事を控え、自浄作用の高い繊維質の食事を増やす食事療法などが含まれます。
プロフェッショナルコントロールでは、セルフコントロールでは清掃が不十分な部位についたプラークを除去し、適切なブラッシング方法を指導します。
歯石除去(スケーリング)とルートプレーニング
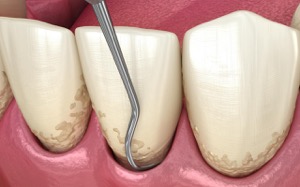
スケーリングは歯面に付着したプラークや歯石、その他の沈着物をスケーラーで機械的に除去する治療です。
ルートプレーニングは、歯根表面の細菌やその代謝産物を含む病的セメント質を除去して、滑沢な根面にする治療です。
スケーリングとルートプレーニングは、歯石などのプラークが付着する温床を除去することで、プラークコントロールしやすい環境にします。そのため、スケーリングとルートプレーニングは、歯周病治療の中でもプラークコントロールとともに極めて重要とされています。
抜歯
保存不可能なほどに重度な歯周病に罹患した歯は抜歯します。
咬合調整
咬合調整とは、早期接触や咬頭干渉により咬合性外傷を起こした歯を削合し、それらを取り除く治療です。咬合調整を行うことで咬合性外傷を解消し、歯周組織を安静化します。
暫間固定
暫間固定とは、咬合性外傷の解消が咬合調整だけでは難しい場合や歯の動揺が強い場合などに当該歯を周囲の歯と連結することで、咬合圧を分散させ、歯周組織の安静を図る治療です。
不良修復物や不良補綴物の除去と修整
不適合な歯冠修復物の歯肉側のマージン下部には、バイオフィルムが形成されやすい上、除去することも大変困難です。
咬合関係が不良な修復物は、咬合性外傷の原因にもなります。部分床義歯も同様で不良な維持装置や不適切な床縁形態は、支台歯の歯周組織を障害します。不適切な修復物や補綴物を改善させることも、重要な歯周病治療です。
歯周外科治療
プラークコントロールやスケーリング、ルートプレーニングを十分行っても歯周ポケットが解消されない場合に行われるのが、歯周外科治療です。
歯周外科治療には、歯周ポケット搔爬術や新付着手術、歯周組織再生誘導法などいろいろな治療法があります。症状に応じた適切な治療を選択することが大切ですが、いずれの治療法も十分なプラークコントロールが維持されていなければなりません。
歯周病の予防法
歯周病の予防は歯周組織の健康を維持し、歯周疾患の発生を防ぎ、良好な口腔環境を維持させます。
プラークコントロール
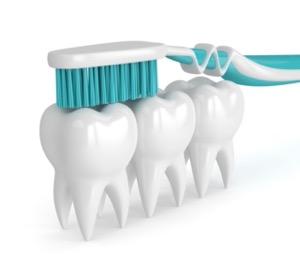
プラークコントロールの基本となるのがブラッシングです。ブラッシングにより、バイオフィルムを除去すると同時に歯肉のマッサージ効果により、血液循環を改善させ新陳代謝を高めます。
プラークコントロールを高めるため、定期的にスケーリングやルートプレーニングを行うことも欠かせません。
生活習慣の改善
バイオフィルムの増殖を引き起こす甘いものや軟らかい食事に加え、不規則な食事や栄養の偏りなどの食習慣、禁煙、ストレスの解消など、生活習慣の改善も歯周病の予防に重要です。
【まとめ】歯周病の原因と症状とは?治療法と予防法も解説
世界中で多くの人が悩まされている歯周病の原因・症状・治療・予防法について詳しく解説しました。
この記事では、下記のようなことが理解できたのではないでしょうか。
この記事のおさらい
- 歯周病の主原因は細菌塊(バイオフィルム):特に「レッドコンプレックス」と呼ばれる細菌が強い病原性を持つ
- 増悪因子の存在:喫煙や糖尿病、ストレスなどが歯周病を急速に進行させる要因となる
- 段階的な症状の変化:炎症が歯肉に留まる「歯肉炎」から骨が溶け始める「歯周炎」へと進行する
- 多角的な治療アプローチ:プラークコントロールを基本として、スケーリングや重症度に応じた歯周外科手術が行われる
- 予防の重要性:毎日の丁寧なブラッシングと、歯科医院での定期的なメンテナンスが再発防止に不可欠
歯周病は単なる口の中の問題ではなく、細菌による感染症であり、生活習慣とも深く関わっていることがお分かりいただけたのではないでしょうか。原因となるバイオフィルムを正しくコントロールすることが、生涯にわたって自分の歯で食事を楽しむための鍵となります。
また、歯周病は一度治っても、細菌が常在しているため再発しやすい病気です。「痛くないから大丈夫」と過信せず、日々のセルフケアとプロのチェックを組み合わせることで、健康な歯周組織を守っていきましょう。もし少しでも異変を感じたら、早めに歯科医院へ相談することをお勧めします。